Λευχαιμία
Τι είναι η λευχαιμία;
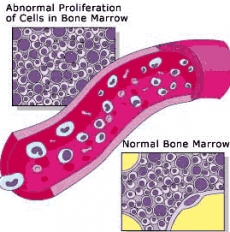
Λευχαιμία είναι η υπερβολική αύξηση παθολογικών λευκών αιμοσφαιρίων χωρίς καμία προφανή αιτία. Η λευχαιμία προσβάλλει το αιμοποιητικό σύστημα που αποτελείται από διάφορα κύτταρα με διαφορετική μορφή και λειτουργία. Παράγονται στο μυελό των οστών, ο οποίος βρίσκεται σε όλα τα οστά ιδιαίτερα όμως στα μεγάλα (μηριαίο, κνήμη, λεκάνη, στέρνο κλπ). Αυτά τα διαφορετικά κύτταρα στις διάφορες μορφές εξέλιξης τους ομαδοποιούνται σε 3 κυρίως κατηγορίες (σειρές):
- Ερυθρά σειρά που περιλαμβάνει κύτταρα που εξελίσσονται στα ώριμα ερυθρά αιμοσφαίρια που είναι απαραίτητα για τη μεταφορά του οξυγόνου και θρεπτικών ουσιών σε όλους τους ιστούς του σώματος και την αποβολή άχρηστων προϊόντων, όπως το διοξείδιο του άνθρακα, δια μέσου των πνευμόνων.
- Κοκκιώδης σειρά που περιλαμβάνει τα λευκά αιμοσφαίρια που είναι απαραίτητα για την άμυνα του οργανισμού και την αποτελεσματική καταπολέμηση των λοιμώξεων.
- Mεγακαρυοκυτταρική σειρά που περιλαμβάνει κύτταρα που εξελίσσονται στα αιμοπετάλια που είναι κύτταρα που συμβάλλουν στην αποφυγή αιμορραγιών.
Όταν το άτομο νοσήσει από λευχαιμία, στο μυελό των οστών παρατηρείται μία υπερπαραγωγή παθολογικών (στη μορφή και στη λειτουργία) λευκών αιμοσφαιρίων που δεν επιτελούν την φυσιολογική τους λειτουργία που είναι η αντιμετώπιση των λοιμώξεων. Για αυτό η λευχαιμία ονομάζεται και καρκίνος του αίματος ή του μυελού των οστών.
Όταν τα λευχαιμικά αυτά κύτταρα "γεμίσουν" τον μυελό των οστών μειώνεται σημαντικά η παραγωγή των φυσιολογικών του κυττάρων δηλαδή των ερυθρών αιμοσφαιρίων, των λευκών αιμοσφαιρίων και των αιμοπεταλίων. Όσο ο αριθμός των φυσιολογικών κυττάρων μειώνεται αρχίζουν τα συμπτώματα που είναι μεταξύ των άλλων εύκολη κόπωση και ωχρότητα (ελάττωση ερυθρών αιμοσφαιρίων δηλαδή αναιμία), πυρετός και λοιμώξεις (ελάττωση των λευκών αιμοσφαιρίων) και αιμορραγικές εκδηλώσεις στο δέρμα ή στους βλεννογόνους (ελάττωση αιμοπεταλίων).
Ποιες οι μορφές λευχαιμίας;
Η λευχαιμία χωρίζεται σε 2 κατηγορίες: στις οξείες και στις χρόνιες λευχαμίες. Οι οξείες λευχαιμίες παρουσιάζονται κυρίως στα παιδιά, που συνήθως ξεκινούν από τη βρεφική ηλικία μέχρι τα 20 τους χρόνια, οι χρόνιες συνήθως προσβάλουν άτομα από τα 50 τους χρόνια και πάνω. Τα πιο συνηθισμένα είδη λευχαιμίας είναι η Μυελογενής και η Λεμφοβλαστική που μπορούν να είναι οξείες ή χρόνιες λευχαμίες. Ο όρος μυελογενής ή λεμφοβλαστική καθορίζει τον τύπο των κυττάρων που περιπλέκονται στην κάθε περίπτωση. Έτσι έχουμε τα 4 κύρια είδη λευχαιμίας:
- Οξεία Λεμφοβλαστική Λευχαιμία - Acute Lyphoblastic Leukemia (ALL).
- Χρόνια Λεμφοβλαστική Λευχαιμία - Chronic Lymphocytic Leukemia (CLL).
- Οξεία Μυελογενής Λευχαιμία - Acute Myelogenous Leukemia (AML).
- Xρόνια Μυελογενής Λευχαιμία - Chronic Myelogenous Leukemia (CML).
Στη περίπτωση της οξείας μορφής λευχαιμίας τα λευχαιμικά κύτταρα, που είναι ανώριμα και μη λειτουργήσιμα, αναπτύσσονται πολύ γρήγορα. Ό μυελός συχνά δεν μπορεί να παράγει αρκετά φυσιολογικά ερυθρά αιμοσφαίρια, λευκά αιμοσφαίρια και αιμοπετάλια. Στη χρόνια μορφή λευχαιμίας στα πρώτα στάδια, ο μυελός λειτουργεί κανονικά, τα λευχαιμικά κύτταρα αναπτύσσονται πιο αργά, επιτρέποντας έτσι και τη δημιουργία περισσότερων φυσιολογικών κυττάρων. Αυτός είναι και ο λόγος που τα συμπτώματα αργούν να εμφανιστούν, έτσι μπορεί να περάσουν μήνες ή ακόμα και χρόνια μέχρι να ληφθούν μέτρα για την αντιμετώπισή της.
Ποιες άλλες μορφές λευχαιμίας ή αιματολογικών ασθενειών υπάρχουν;
- Οξεία Προμυελοκυττααρική Λευχαιμία - Acute Promyelocytic Leukemia.
- Τριχωτή Κυτταρική Λευχαιμία - Hairy cell leukemia (HCL).
- Ataxia Telangiectasia (AT).
- Ασθένεια Χότσκιν - Hodgkin Disease(HD).
- Ασθένεια Non-Hodgkin Λέμφωμα - Non-Hodgkin Lymphoma (NHL).
- Μυέλωμα - Myeloma (MS).
- Μυελοδυσπλασία - Myelodysplasia(MDS).
Τι προκαλεί τη λευχαιμία;
Μέχρι σήμερα δεν έχουν διαπιστωθεί τα ακριβή αίτια που προκαλούν τη λευχαιμία. Τα μόνα αίτια που είναι αποδεδειγμένα ότι προκαλούν λευχαιμία είναι η ιονίζουσα ακτινοβολία. Όπως το ατύχημα στο Τσέρνοπηλ, όπου είχε καταστραφεί ο Πυρηνικός σταθμός και πολλά παιδιά που είχαν εκτεθεί στη ακτινοβολία είχαν αρρωστήσει με λευχαιμία. Άλλη αιτία που προκαλεί λευχαιμία είναι χημικές ουσίες όπως το βενζένιο, μία χημική ουσία που χρησιμοποιείται σαν διαλύτης για μπογιές.
Οι πιο πάνω αιτίες δεν προκαλούν σε όλους λευχαιμίες, υπάρχουν άνθρωποι που ανάλογα με τον οργανισμό τους, το ανοσοποιητικό τους σύστημα τους προστατεύει από διάφορες ασθένειες. Υπάρχουν και άλλες αιτίες που προκαλούν λευχαιμία, που δυστυχώς ακόμα να εξακριβωθούν, γιατί υπάρχουν άνθρωποι που ασθενούν χωρίς να εκτεθούν στις πιο πάνω αιτίες και χωρίς οι άνθρωποι που τους περιβάλλουν να ασθενούν.
Ποια τα συμπτώματα της λευχαιμίας;
Τα συμπτώματα της λευχαιμίας σχετίζονται με την ελάττωση των φυσιολογικών αιμοποιητικών κυττάρων στο μυελό των οστών που αυτό έχει σαν συνέπεια την αδυναμία του οργανισμού, αιμορραγίες από τη μύτη, τα ούλα και πυρετός με ή χωρίς διαπιστωμένη λοίμωξη. Άλλα συμπτώματα είναι πόνος στα οστά και η παρουσία λεμφαδένων κυρίως στον τράχηλο, διόγκωση ήπατος και σπλήνας. Τα κύρια συμπτώματα είναι:
- Αδυναμία και κόπωση.
- Συχνές Λοιμώξεις.
- Πυρετοί πολλές φορές χωρίς λόγο.
- Μώλωπες που εμφανίζονται με απλά χτυπήματα ή ακόμα και με μικρή πίεση του δέρματος. Οι μώλωπες αυτοί μεγαλώνουν και αργούν να υποχωρήσουν.
- Αιμορραγίες από τους βλεννογόνους αδένες, από τα έντερα ή και από το δέρμα.
- Πόνος στα οστά.
- Παρουσία και πρήξιμο λεμφαδένων κυρίως στις μασχάλες, στο τράχηλο και στο λαιμό.
- Επίσης πρήξιμο παρουσιάζεται και στους όρχεις.
Πως γίνεται η διάγνωση τη λευχαιμίας;
Οι πιο σημαντικοί τρόποι διάγνωσης της λευχαιμίας είναι:
- Με τη γενική εξέταση αίματος, όπου μετρούνται η αιμοσφαιρίνη, τα λευκά αιμοσφαίρια και τα αιμοπετάλια.
- Μικροσκοπική εξέταση των λευκών αιμοσφαιρίων για διάφορες ανωμαλίες που μπορεί να υπάρξουν στη μορφολογία τους και για την ύπαρξη βλαστών.
- Εξέταση του μυελού των οστών. Η εξέταση αυτή λέγεται μυελόγραμμα και συνίσταται στη λήψη υλικού με ειδικές βελόνες συνήθως από τα οστά της λεκάνης ή του στέρνου. Η εξέταση δεν είναι ανώδυνη και επιβάλλεται τοπική αναισθησία ή βραχεία νάρκωση. Το υλικό που λαμβάνεται ελέγχεται με ειδικές χρώσεις (επιχρίσματα μυελού) και γίνονται και άλλες εξειδικευμένες εξετάσεις.
Ποια η θεραπεία της λευχαιμίας;
Ναι, υπάρχει θεραπεία για τη λευχαιμία με ποσοστά επιτυχίας 80-90%. Η θεραπεία γίνεται σε εξειδικευμένα ιατρικά κέντρα ή σε εξειδικευμένες ιατρικές μονάδες του νοσοκομείου, με εκπαιδευμένους ιατρούς και νοσοκόμες, με έμπειρο ψυχολόγο και κοινωνική λειτουργό. Η θεραπεία εξαρτάται από το είδος και με το πόσο προχωρημένη είναι η ασθένεια, για αυτό υπάρχουν διάφορα είδη θεραπείας όπως:
- Χημειοθεραπείες, που είναι συνδυασμός φαρμάκων. Ο συνδυασμός των φαρμάκων, οι δόσεις, ο τρόπος χορήγησης και ο χρόνος χορήγησης, αναφέρονται ως πρωτόκολλα θεραπείας. Τα φάρμακα αυτά χορηγούνται κυρίως ενδοφλέβια δια μέσου ειδικών κεντρικών φλεβικών καθετήρων (καθετήρες Hickman), ή σπανιότερα από το στόμα. Η χημειοθεραπεία καταστρέφει τα αιμοποιητικά κύτταρα, υγιή και καρκινικά. Σημαντικό μέρος της θεραπείας της λευχαιμίας αποτελεί η προφύλαξη του Κεντρικού Νευρικού συστήματος η οποία περιλαμβάνει την χορήγηση ειδικών φαρμάκων (ενδοραχιαία έγχυση) . Οι χημειοθεραπείες γίνονται εντός νοσοκομείου ή στο σπίτι ανάλογα με τη χημειοθεραπεία.
- Ραδιοθεραπεία, που συνήθως είναι ολική, αλλά όχι πάντα, γίνεται πριν τη μεταμόσχευση με σκοπό να καταστρέψει όλα τα κύτταρα, φυσιολογικά και καρκινικά για να προετοιμάσει τον οργανισμό να δεχθεί το μυελό.
- Μεταμόσχευση μυελού των οστών. Υπάρχουν 2 είδη μεταμόσχευσης, η αλλογενής και η αυτόλογη. Η αλλογενής μεταμόσχευση γίνεται με το μυελό κάποιου συμβατού δότη, που συνήθως είναι από τα μέλη της οικογένειας (αδέλφια), εφόσον υπάρχει συμβατότητα. Σε περιπτώσεις που πρέπει να γίνει αλλογενής μεταμόσχευση και δεν υπάρχει συμβατότητα με τα μέλη της οικογένειας, τότε αναζητείται συμβατός δότης μέσω διεθνούς τράπεζας δοτών μυελού. Το άλλο είδος μεταμόσχευσης είναι η αυτόλογη μεταμόσχευση, η οποία γίνεται με τον μυελό του ίδιου του ασθενή αφού πρώτα καθαρίσει από τους βλάστες μετά από δυνατές χημειοθεραπείες. Και στις δύο περιπτώσεις η μεταμόσχευση γίνεται ενδοφλέβιος, όπως γίνεται και η μετάγγιση αίματος. Η μεταμόσχευση μυελού των οστών γίνεται σε περιπτώσεις όπου η ασθένεια δείχνει ότι θα ξαναεμφανιστεί και γίνονται σε ιατρικά κέντρα ή νοσοκομεία.
- Μεταμόσχευση περιφερικών αρχέγονων κυττάρων, μία μέθοδος, που εφαρμόζεται τα τελευταία χρόνια με μεγάλη επιτυχία. Τα αρχέγονα κύτταρα που βρίσκονται στο μυελό, με τη χορήγηση ενός φαρμάκου βγαίνουν από το μυελό και πηγαίνουν στο περιφερικό αίμα, μέσα στο κυκλοφοριακό σύστημα. Μαζεύονται με ειδικό μηχάνημα και μεταμοσχεύονται στον ασθενή, μετά από ειδική θεραπεία. Το πλεονέκτημα που έχει η μεταμόσχευση των περιφερικών αρχέγονων κυττάρων σε σύγκριση με τη μεταμόσχευση του μυελού των οστών είναι ότι στη πρώτη ο νέος μυελός, λειτουργεί πιο γρήγορα έτσι ο ασθενής αναρρώνει πιο γρήγορα.
- Άλλες θεραπείες είναι η μεταμόσχευση κυττάρων του ομφάλιου λώρου από νεογνά και με διάφορα φάρμακα για ορισμένα είδη λευχαιμίας.
Η θεραπεία διαρκεί από 1-3 χρόνια. Σε αρκετές περιπτώσεις ο ασθενής ξεκινά τη θεραπεία στο νοσοκομείο και τη τελειώνει στο σπίτι ή σε εξωτερικό ιατρείο. Όταν περάσουν 5 χρόνια μετά το τέλος της τελευταίας θεραπείας και δεν εμφανιστεί ξανά η ασθένεια, τότε θεωρείται ότι ο ασθενής έχει θεραπευτεί τελείως και έχει τις ίδιες πιθανότητες να ασθενήσει ξανά, όπως ένας υγιής άνθρωπος που δεν είχε ασθενήσει ποτέ του με λευχαιμία.
Ποιες είναι οι παρενέργειες της θεραπείας;
Ανάλογα με τη θεραπεία που θα τύχει ο κάθε ασθενής θα έχει και τις ανάλογες παρενέργειες. Η χημειοθεραπεία έχει σκοπό να καταστρέψει όλα τα κύτταρα του αίματος, υγιή και μη. Κατά τη χορήγηση της ο ασθενής μπορεί να έχει δυσκοιλιότητα, αναγούλες, ναυτία, εμετούς, κόπωση και αϋπνία. Επίσης οι μετρήσεις των ενζύμων του συκωτιού φτάνουν σε ψηλά επίπεδα. Αφού τελειώσει η χημειοθεραπεία ακολουθεί η απλασία του μυελού.
Η απλασία είναι η περίοδος που ο οργανισμός έχει μειωμένο αριθμό αιμοποιητικών κυττάρων. Η απλασία διαρκεί περίπου 2 εβδομάδες και απαιτείται προσεκτική παρακολούθηση για αντιμετώπιση μολύνσεων και αιμορραγιών. Σε αυτή τη περίοδο γίνονται μεταγγίσεις αίματος στον ασθενή για αποκατάσταση της αιμοσφαιρίνης, χορήγηση φαρμάκων με αυξητικούς παράγοντες, καθώς επίσης και μετάγγιση αιμοπεταλίων. Μετά ακολουθεί η απώλεια μαλλιών, η οποία δεν είναι μόνιμη γιατί μετά το τέλος της θεραπείας τα μαλλιά ξαναφυτρώνουν.
Με τη ραδιοθεραπεία εκτός από τα πιο πάνω συμπτώματα υπάρχει και η περίπτωση ο ασθενής να πονάει στον λαιμό του με αποτέλεσμα να δυσκολεύεται στην κατάποση τροφών και να χρειάζεται να τρέφεται ενδοφλεβίως με ορούς. Επίσης, ορισμένες φορές ο ασθενής μπορεί μέσα σε περίοδο 2 χρονών να παρουσιάσει καταρράκτη των ματιών, μία ασθένεια που θεραπεύεται με απλή χειρουργική επέμβαση χωρίς καμία άλλη παρενέργεια.
Αν ο ασθενής κατά τη διάρκεια της ραδιοθεραπείας και για περίοδο 1 χρόνου εκτεθεί στον ήλιο για αρκετή ώρα τότε μπορεί να παρουσιάσει μελανώματα και διχρωμίες στο δέρμα του, γι' αυτό το λόγο ο ασθενής πρέπει να βάζει αντηλιακή κρέμα όταν εκτίθεται στον ήλιο και να αποφεύγει να βγαίνει έξω κατά τις ώρες που ο ήλιος είναι πιο καυτός. Αξίζει να σημειωθεί ότι δεν παρουσιάζουν όλοι οι ασθενείς αυτά τα συμπτώματα.
Με τη μεταμόσχευση του μυελού των οστών οι παρενέργειες είναι πιο πολλές και πιο επικίνδυνες. Παρόλο που η διαδικασία της μεταμόσχευσης του μυελού των οστών είναι απλή εν τούτοις οι παρενέργειες είναι απρόβλεπτες. Στην αλλογενή μεταμόσχευση όπως και στη μεταμόσχευση περιφερικών αρχέγονων κυττάρων η πιο σοβαρή παρενέργεια είναι η νόσος του δότη κατά του ξενιστή (Graft-Versus-Host Disease-GVHD).
Όταν ο οργανισμός αναγνωρίσει ότι υπάρχουν ξένες ουσίες ή ξένα κύτταρα μέσα του επειδή δεν τα αναγνωρίζει σαν δικά του προσπαθεί να τα αποβάλει. Έτσι και στις περιπτώσεις των πιο πάνω μεταμοσχεύσεων ο οργανισμός αντιδρά και προσπαθεί να αποβάλει τα κύτταρα του δότη από τον ασθενή, δηλαδή από τον ξενιστή.
Αυτή η αντίδραση, η νόσος του δότη κατά του ξενιστή μπορεί να είναι αρκετά απειλητική για τον οργανισμό ή ακόμα και για τη ζωή του ασθενή (ξενιστή).Τα συμπτώματα που παρουσιάζονται είναι εγκαύματα στα άκρα των χεριών και των ποδιών, ανορεξία, αϋπνία, πόνοι στα κόκαλα, κόπωση, ερεθισμός στο δέρμα και στα μάτια.
Επίσης μπορεί να επηρεαστούν και διάφορα όργανα, όπως να υπάρχουν πόνοι στα έντερα που ακολουθούνται με διάρροιες ή και δυσκοιλιότητες, ψηλές μετρήσεις στα ένζυμα του συκωτιού, ταχυπαλμίες, μυϊκοί σπασμοί σε όλο το σώμα. Σε μερικές περιπτώσεις παρουσιάζεται και παραλήρημα και προσωρινή απώλεια μνήμης.
Για να μπορέσει ο οργανισμός να αποδεκτεί το καινούργιο μόσχευμα, χορηγούνται φάρμακα, πολλές φορές σε μορφή χαπιών. Μετά τη μεταμόσχευση ο μυελός χρειάζεται 3-4 εβδομάδες για να αρχίσει να λειτουργεί και να παράγει υγιή κύτταρα του αίματος. Σε περίπτωση επιπλοκών ο μυελός μπορεί να ξεκινήσει να λειτουργεί και ξαφνικά να σταματήσει, τότε ίσως να χρειαστεί να ξαναγίνει μεταμόσχευση μυελού των οστών και αυτό μπορεί να είναι πολύ επικίνδυνο για τη ζωή του ασθενή. Αφού ο μυελός ξεκινήσει να λειτουργεί κανονικά. Τότε ο ασθενής χρειάζεται 2-3 μήνες, εάν δεν υπάρχουν επιπλοκές για να βγει από το νοσοκομείο.
Μετά το τέλος της θεραπείας και την ίαση, ο ασθενής πρέπει να προσέχει για περίοδο 1-2 χρόνια από μολύνσεις και ιώσεις, επειδή ο οργανισμός του χρειάζεται χρόνο για να δυναμώσει μετά από την ασθένεια και τις θεραπείες που έτυχε.
Τι είναι η υποτροπή στη λευχαιμία;
Υποτροπή λευχαιμίας είναι η επανεμφάνιση της λευχαιμίας μετά τη θεραπεία. Η νόσος μπορεί να επανεμφανιστεί στο μυελό των οστών, στο κεντρικό νευρικό σύστημα ή στους όρχεις αν πρόκειται για αγόρι ή και συνδυασμό των πιο πάνω. Η υποτροπή μπορεί να εμφανιστεί μετά τη θεραπεία μέσα σε διάστημα 5 χρόνων. Συνήθως όμως, αν εμφανιστεί, εμφανίζεται τα 2 πρώτα χρόνια. Η αντιμετώπιση της απαιτεί ισχυρότερη θεραπεία ή ακόμα και αλλογενή μεταμόσχευση. Η υποτροπή συμβαίνεί μόνο σε μερικές περιπτώσεις.
Πως είναι η ζωή μετά την ίαση;
Μετά την ίαση ο ασθενής θα πρέπει να προσέχει για μια περίοδο 1-2 χρόνια, από ιώσεις, μολύνσεις και κρυολογήματα. Επειδή οι θεραπείες είναι αρκετά δυνατές, ο οργανισμός εξασθενεί και χρειάζεται χρόνο για να επανέλθει στα φυσιολογικά επίπεδα λειτουργίας του και να μπορέσει να προστατεύσει τον οργανισμό του, όπως οι υγιείς άνθρωποι.
Να αποφεύγονται οι κλειστοί χώροι με πολύ κόσμο, γιατί είναι πιο εύκολο να μεταφερθούν τα μικρόβια. Όταν ο ασθενής ασθενήσει θέλει πιο πολύ χρόνο να θεραπευτεί από ένα υγιή άνθρωπο, γιατί ο οργανισμός του ακόμα είναι εξασθενημένος, ακόμα και για ένα απλό κρυολόγημα. Αυτό μπορεί να προκαλέσει άλλες επιπλοκές στον οργανισμό, όπως πνευμονία. Για αυτό το λόγο ο ασθενής είναι σημαντικό να σκέφτεται πρώτα τη δική του υγεία και μετά όλα τα άλλα.
Πρέπει να έχει ένα πλούσιο διαιτολόγιο με βιταμίνες και πρωτεΐνες. Να ξεκουράζεται και να μην ταλαιπωρείται. Να ασχολείται με δραστηριότητες που τον ευχαριστούν και τον κάνουν να νιώθει ωραία. Αφού περάσει αυτή η περίοδος, τότε ο ασθενής δεν είναι πλέον ασθενής, αλλά ένας υγιής άνθρωπος, που μπορεί να ασχοληθεί με όποια δραστηριότητα θέλει. Μπορεί να φοιτήσει, να εργαστεί, να ασκηθεί και να φτιάξει οικογένεια.
Δεν πρέπει να αντιμετωπίζεται με προκατάληψη ή φόβο για την υγεία του, αλλά σαν ένας άνθρωπος όπως όλοι μας. Αντιθέτως μάλιστα οι άνθρωποι που ξεπέρασαν τέτοιου είδους ασθένειες έχουν γίνει πολύ δυνατοί και μπορούν και ξεπερνούν τα προβλήματα της ζωής πιο εύκολα, γιατί ξέρουν ότι δεν υπάρχει πιο μεγάλο δώρο στη ζωή από την υγεία.